クラスⅠ 1.症候性徐脈,心室機能障害,低心機能を伴う高度房室ブロックないし完全房室ブロック(レベルC)
2.年齢不相応の徐脈による症状を伴う洞機能不全症候群142)-144)
3. 回復の見込みのない, あるいは,7日以上経過した術後の高度房室ブロックないし完全房室ブロック
(レベルB.C)145),146)
クラスⅡa ・ジギタリス以外の抗不整脈薬を長期間必要とする徐脈頻脈症候群(レベルC)147),148
・無症候性の洞性徐脈を有する複雑心奇形で安静時心拍数が40 未満あるいは3 秒以上の心静止を伴う(レベルC)
・洞性徐脈や房室解離により血行動態が悪化する先天性心疾患(レベルC)
クラスⅡ b ・術後一過性の完全房室ブロックより2 枝ブロックに回復したもの(レベルC)149)
・無症候性の洞性徐脈を有する先天性心疾患で安静時心拍数が40 以上あるいは3 秒未満の心静止を伴う(レベルC)
適応外・一過性の術後房室ブロックで正常な房室伝導に回復したもの(レベルB)146),149)
・無症候性の術後2 枝ブロック(レベルC)
2.年齢不相応の徐脈による症状を伴う洞機能不全症候群142)-144)
3. 回復の見込みのない, あるいは,7日以上経過した術後の高度房室ブロックないし完全房室ブロック
(レベルB.C)145),146)
クラスⅡa ・ジギタリス以外の抗不整脈薬を長期間必要とする徐脈頻脈症候群(レベルC)147),148
・無症候性の洞性徐脈を有する複雑心奇形で安静時心拍数が40 未満あるいは3 秒以上の心静止を伴う(レベルC)
・洞性徐脈や房室解離により血行動態が悪化する先天性心疾患(レベルC)
クラスⅡ b ・術後一過性の完全房室ブロックより2 枝ブロックに回復したもの(レベルC)149)
・無症候性の洞性徐脈を有する先天性心疾患で安静時心拍数が40 以上あるいは3 秒未満の心静止を伴う(レベルC)
適応外・一過性の術後房室ブロックで正常な房室伝導に回復したもの(レベルB)146),149)
・無症候性の術後2 枝ブロック(レベルC)

事例ステートメント
ICD植込み後,不整脈による意識消失がない他に失神のリスクが高いと考えられる要因のない患者において
はICD植込み後6か月以上経過し,ICDの作動,意識消失ともに
生じていない場合は「運転を控えるべきとはいえない」旨の診
断を考慮して良い
ICD植込み後,不整脈による意識消失があるICD作動後あるいは意識消失下患者では,その後12か月の観察
によりICD作動あるいは意識消失がなければ「運転を控えるべ
きとはいえない」旨の診断が可能
ICD植込み患者の大型免許および第二種免許適性なし
ペースメーカ植込み後,不整脈による意識消失がある意識消失の原因が特定され,かつ修復された場合には「運転を
控えるべきとはいえない」旨の診断を考慮してよい
ペースメーカ植込み後,不整脈による意識消失がないぺーシング状態の不安定性,や他の意識消失の原因となり得る
疾病の存在がなければ診断書を出す必要はない
不整脈を原因とする失神の既往があるが,ICDやペースメーカ
の植込みをうけていない患者であり洞不全症候群,心室頻拍,
心室細動,Brugada症候群の患者を含む
「運転を控えるべきとはいえない」旨の診断を行わない.
ICD植込み後,不整脈による意識消失がない他に失神のリスクが高いと考えられる要因のない患者において
はICD植込み後6か月以上経過し,ICDの作動,意識消失ともに
生じていない場合は「運転を控えるべきとはいえない」旨の診
断を考慮して良い
ICD植込み後,不整脈による意識消失があるICD作動後あるいは意識消失下患者では,その後12か月の観察
によりICD作動あるいは意識消失がなければ「運転を控えるべ
きとはいえない」旨の診断が可能
ICD植込み患者の大型免許および第二種免許適性なし
ペースメーカ植込み後,不整脈による意識消失がある意識消失の原因が特定され,かつ修復された場合には「運転を
控えるべきとはいえない」旨の診断を考慮してよい
ペースメーカ植込み後,不整脈による意識消失がないぺーシング状態の不安定性,や他の意識消失の原因となり得る
疾病の存在がなければ診断書を出す必要はない
不整脈を原因とする失神の既往があるが,ICDやペースメーカ
の植込みをうけていない患者であり洞不全症候群,心室頻拍,
心室細動,Brugada症候群の患者を含む
「運転を控えるべきとはいえない」旨の診断を行わない.
クラスⅠ 1. 心室細動や血行動態の破綻する心室頻拍に対する蘇生歴があり,原因が完全に除去できない(レベルB)167),168)
2. 持続性心室頻拍があり,血行動態および心臓電気生理検査による評価により,他の治療法(カテーテルアブレ
ーション・手術)では不十分と考えられる(レベルC)169)
クラスⅡa 1. 原因不明の繰り返す失神があり,心室機能低下を合併するか,心室頻拍が誘発される(レベルB)170),171)
2.病院外で待機中の心臓移植対象患者
クラスⅡ b 1.非侵襲的検査でも原因不明の繰り返す失神があり,体心室機能低下を伴う複雑心疾患(レベルC)139),140)
適応外1.1年以上の余命が期待できない(レベルC)
2.心室頻拍・心室細動が頻発している(レベルC)
3.著しい精神障害があり,ICD植込みにより精神障害に悪影響を与えるか,治療に協力が得られないと予想(レベルC)
4.NYHA クラスⅣの薬剤抵抗性の重度うっ血性心不全患者で,心移植ないしCRTDの適応とならない(レベルC)
5.カテーテルアブレーションや外科的手術により根治可能な原因による心室細動・心室頻拍(レベルC)
2. 持続性心室頻拍があり,血行動態および心臓電気生理検査による評価により,他の治療法(カテーテルアブレ
ーション・手術)では不十分と考えられる(レベルC)169)
クラスⅡa 1. 原因不明の繰り返す失神があり,心室機能低下を合併するか,心室頻拍が誘発される(レベルB)170),171)
2.病院外で待機中の心臓移植対象患者
クラスⅡ b 1.非侵襲的検査でも原因不明の繰り返す失神があり,体心室機能低下を伴う複雑心疾患(レベルC)139),140)
適応外1.1年以上の余命が期待できない(レベルC)
2.心室頻拍・心室細動が頻発している(レベルC)
3.著しい精神障害があり,ICD植込みにより精神障害に悪影響を与えるか,治療に協力が得られないと予想(レベルC)
4.NYHA クラスⅣの薬剤抵抗性の重度うっ血性心不全患者で,心移植ないしCRTDの適応とならない(レベルC)
5.カテーテルアブレーションや外科的手術により根治可能な原因による心室細動・心室頻拍(レベルC)

クラスⅠ 1.症候性徐脈,心室機能障害,低心機能を伴う高度房室ブロックないし完全房室ブロック(レベルC)
2.年齢不相応の徐脈による症状を伴う洞機能不全(レベルB)142)-144)
3. 回復の見込みのない,あるいは,7日以上経過した術後の高度房室ブロックないし完全房室ブロック(レベルB)145),146)
クラスⅡa 1. 心房内リエントリー性頻拍の予防を目的とした,洞機能不全(抗不整脈薬が原因である場合も含める)
(レベルC)147),148)
2. 洞性徐脈を有する複雑先天性心疾患で安静時心拍数が40拍/分未満あるいは3秒以上の心室停止を伴う(レベ
ルC)
3.洞性徐脈や房室同期不全により血行動態が悪化する(レベルC)151)
4. 術後一過性の完全房室ブロックより束枝ブロックに回復し,精査により他に原因が見つからない失神(レベルB)152)-154)
クラスⅡ b 1.術後一過性の完全房室ブロックより2枝ブロックに回復したもの(レベルB)149)
2. 二心室心内修復術後,無症候性の洞性徐脈で安静時心拍数が40拍/分以上あるいは3秒未満の心室停止を伴う(レ
ベルC)
適応外1.一過性の術後房室ブロックで正常な房室伝導に回復したもの(レベルB)149),155)
2.無症候性の術後2枝ブロックで一過性の完全房室ブロックの既往なし(レベルC)
2.年齢不相応の徐脈による症状を伴う洞機能不全(レベルB)142)-144)
3. 回復の見込みのない,あるいは,7日以上経過した術後の高度房室ブロックないし完全房室ブロック(レベルB)145),146)
クラスⅡa 1. 心房内リエントリー性頻拍の予防を目的とした,洞機能不全(抗不整脈薬が原因である場合も含める)
(レベルC)147),148)
2. 洞性徐脈を有する複雑先天性心疾患で安静時心拍数が40拍/分未満あるいは3秒以上の心室停止を伴う(レベ
ルC)
3.洞性徐脈や房室同期不全により血行動態が悪化する(レベルC)151)
4. 術後一過性の完全房室ブロックより束枝ブロックに回復し,精査により他に原因が見つからない失神(レベルB)152)-154)
クラスⅡ b 1.術後一過性の完全房室ブロックより2枝ブロックに回復したもの(レベルB)149)
2. 二心室心内修復術後,無症候性の洞性徐脈で安静時心拍数が40拍/分以上あるいは3秒未満の心室停止を伴う(レ
ベルC)
適応外1.一過性の術後房室ブロックで正常な房室伝導に回復したもの(レベルB)149),155)
2.無症候性の術後2枝ブロックで一過性の完全房室ブロックの既往なし(レベルC)

4 不整脈
不整脈は,先天性心疾患術後の“自然歴”の一つである.上室期外収縮,心室期外収縮は,よく認められるが,動悸などの症状を除くと,臨床的意義は少ない.しかし,上室頻拍,心室頻拍と一部の伝導障害は,罹病率を高めQOLを悪化させる(レベルC)112),113).頻拍型不整脈(特に心室頻拍)が心機能不全や心不全に合併すると,突然死を生じることがある114),115).このため,先天性心疾患修復術後の経過観察には,心機能評価と同時に不整脈の診断と適切な対応が必要とされる.さらに,不整脈や突然死の危険因子を検索し,予防を講じることも重要である.
頻拍性不整脈
頻拍型不整脈の発生には,基質(substrate),刺激(trigger),誘因(modulating factor)の3要因が関与する.先天性心疾患修復術後は,心筋切開線がリエントリー回路や伝導遅延部位を形成する基質となり,心室中隔欠損遺残,肺動脈狭窄遺残などの遺残病変による持続的な心負荷は,基質であるとともに誘因の一つである.さらに,上室あるいは心室期外収縮が刺激となり頻拍が出現する.したがって,体心室性右室などの解剖学的異常や,術後遺残病変或いは続発病変を伴う先天性心疾患修復術後は,頻拍性不整脈を生じることが少なくない113).上室頻拍は,最も合併頻度が高く,心不全が発症,悪化したり,全身血栓塞栓などを生じたりすることがある.さらに,血行動態に大きな異常を伴う病態(心房負荷及び心機能低下など)では,心室頻拍と同様に突然死の危険を伴うことがある(レベルC)115).心室頻拍は,血行動態異常を伴う場合に合併しやすく,突然死の大きな原因の一つである.妊娠中には,妊娠に伴う容積負荷,自律神経系異常などにより頻拍性不整脈が生じることがあり,心不全,胎盤血流不全,流産などを起こしやすい.
発作性上室頻拍
WPW症候群はエプスタイン病に合併しやすく,房室回帰頻拍や偽性心室頻拍の原因となる116),117).修正大血管転位は10%前後にエプスタイン病を合併し,WPW症候群,発作性上室頻拍が一般よりも高頻度にみられる(レベルC)118).
心房粗動,心房内リエントリー性頻拍
心房の容量負荷ないし圧負荷が長期間持続している場合に発症しやすく,三尖弁輪を旋回路とする心房粗動が多い.心房切開線や瘢痕組織が基質となり,心房負荷が心筋を傷害することにより,様々なタイプの心房内リエントリー性頻拍が引き起こされる119).心房切開線やパッチ周囲を旋回したり, 瘢痕組織間で形成される
channel(峡部)を回路にすることがある.また,心筋傷害による低電位,伝導緩徐部位も回路形成に関与する.長期の右房負荷を認める心房中隔欠損120),ファロー四徴121),122), エプスタイン病118)などの術後,Fontan術後123),124),心外導管術後125)によく認められるが,複雑な心房切開線を必要とする完全大血管転位心房位血流転換術(Mustard・Senning術後)126)にも認められる(レベルC).房室弁逆流遺残(僧帽弁閉鎖不全,三尖弁閉鎖不全等)による心房負荷,肺動脈狭窄遺残による右室肥大残存,心不全合併に伴う右室拡張末期圧上昇例などでは,原疾患にかかわらず発症することがある(レベルC)127).
心房細動
心房細動は,心房/肺静脈負荷による心房筋/肺静脈の障害により生じやすいため,心房粗動を生じる病態を伴う場合は,加齢とともに発症しやすい.特に,40歳
以降に修復術を行った心房中隔欠損では,術後も認められ,心機能低下,脳梗塞などの重大な合併症を引き起こすことがある( レベルC)120).心房中隔欠損は,肺静脈拡張を認めるため,右房メイズ術では不十分で,肺静脈隔離,左房メイズ術も行うことが多い(クラスⅡb,レベルC)128).右房心筋の障害が原因となるエプスタイン病,Fontan術後では右房メイズ術を行う(クラスⅡb,レベルC).
心室頻拍
ファロー四徴術後では,心室切開線や心室中隔パッチ縫合部が基質,肺動脈弁逆流による容量負荷あるいは遺残肺動脈狭窄による圧負荷が誘因となり心室頻拍が出現することがある(レベルC)122),129),130).単心室,体心室機能低下を伴う完全大血管転位心房位血流変換術後,修正大血管転位術後にも生じることがある.発作時心拍数が高度で,Adams-Stokes発作を伴う場合あるいは心機能低下合併例では,突然死に至ることがある(レベルC)114).
徐脈性不整脈(伝導障害)
修正大血管転位は,修復術後も経年的に房室ブロックが進行し,高度/完全房室ブロックとなり突然死を起こすことがある.また,心房負荷疾患では,遠隔期に洞
機能不全を伴うことがある(レベルC)131).これら徐脈性不整脈は,手術による合併症,続発症として認められる場合もある.
洞機能不全
手術侵襲に起因することが少なくない.手術方法自体が洞結節に傷害を与える場合,洞結節動脈を損傷する場合,上大静脈へのカニュレーションが原因となる場合がある(レベルC)132).特に,完全大血管転位心房位血流転換術後では経年的に増加し高頻度にみられるが,総肺静脈還流異常,心房中隔欠損,ファロー四徴などでも認められることがある133).また,長期に心房負荷が継続する疾患ないし病態(Fontan術後など)では,洞結節を含めた心房筋の広範な障害が生じて洞機能不全が起きる場合がある123).多脾症では,疾患そのものの自然歴として経年的に増加する.
房室ブロック
心室中隔欠損を伴う先天性心疾患の心内修復術の際,房室結節ないしヒス束を損傷することにより房室ブロックが発生することがある132).ヒス束の経路が長い修正大血管転位118)や多脾症134)では,術後も房室ブロックが高頻度に認められる.術後房室ブロックが遷延する場合は,突然死することが少なくない132).高度ないし完全房室ブロックは心臓手術直後だけではなく遠隔期にも発症することがある.束枝ブロック残存例ではペースメーカが検討されるが,正常房室伝導に回復した例でもホルターなどによる定期的な管理は必要である135),136).
修復術後不整脈の診断,管理,治療の必要性
成人先天性心疾患診療施設の救急外来や入院の原因のうち,不整脈は最も高頻度に認められる(レベルC)112).また,成人先天性心疾患の主要死因は突然死,心不全と再手術だが,中でも突然死は最も頻度が高く全心臓死のほぼ1/3を占め114),137)-139),突然死の原因は不整脈が大半を占める(レベルC).
不整脈は,洞性頻脈など動悸以外は無症状な場合から,突然死に至るまで,臨床像は多岐にわたる.したがって,動悸,めまい,失神,易疲労感などの不整脈に起因する症状に注意し,病歴聴取,心電図,ホルター,運動負荷検査などを適宜施行し,不整脈の重症度の鑑別を行う必要がある.さらに,心エコー検査などにより,血行動態の把握も重要である.
ホルターは,徐脈の検出とペースメーカ装着の適応決定,頻脈性不整脈の検出にも有用で,不整脈に対する治療方針を立てる上で重要とされる.また,心拍変動,
QT dispersionを評価することができる.さらに,遅延電位の検出やT wave alternansの評価もできるようになった.しかし,ファロー四徴を含む複雑先天性心疾患で
の持続性心室頻拍,不整脈死の予測には有用でないとされている129,130).運動負荷検査は,複雑先天性心疾患における運動時の最大心拍数低値,運動後の心拍数低下遅延などを認め,自律神経機能低下の検出に有用である.不整脈検出に関しても有用と考えられるが,実証されていない.
侵襲的な検査として心臓電気生理検査は,不整脈の診断のみならず,不整脈の予後判定にも有用である可能性が示唆されている140).
術後不整脈の管理治療,侵襲的治療
不整脈,伝導障害に対する治療法には,生活制限,薬物療法,電気的除細動などの内科的非侵襲的治療法と,カテーテルアブレーション,ペースメーカ(抗頻拍を
含む),植込み型除細動器(ICD),手術的不整脈治療など侵襲的治療法があり,発作の停止,予防,心拍コントロールが目標となる113).頻拍性不整脈や有意な伝導障害を伴う先天性心疾患術後は,心機能低下を合併することも多く,抗不整脈薬の使用がかえって病態を悪化させることがある.近年は,カテーテルアブレーションやICDなどの侵襲的治療の発達が著しく,特にカテーテルアブレーションは積極的に行われる.先天性心疾患術後は,有意な血行動態異常,解剖学的異常を伴う場合が少なくない.これらの背景異常を伴う場合は,カテーテルアブレーションのみでは十分ではなく,背景となる病変に対する内科/外科治療も併用する必要がある.不整脈治療のみでは不整脈の再発が多く,原疾患が手術により修復可能な場合は,再手術と不整脈手術を同時に行うか,カテーテルアブレーション後に修復術を行うことが推奨される(クラスⅡb,レベルC)117),132).
ペースメーカ
対象となる不整脈および適応を表4に示す141).術後,回復の見込みのない高度ないし完全房室ブロックや症候性の徐脈性不整脈だけではなく,無症候であっても低心機能の症例,あるいは複雑先天性心疾患に伴い3 秒以上の心停止ないし40拍/分未満の洞機能不全などもペースメーカ治療が推奨されている(表5,クラスⅡ a,レベルC).
ペースメーカ本体,リード線には,様々な機能が追加されている.ペースメーカリードの選択にあたっては,fontan手術後や三尖弁置換術後では,心室への植込みに
は心筋リードのみが可能である.また,修復手術後で心内右左短絡残存症例でも,塞栓症のリスクから心筋リードが選択される(レベルC)156).ペーシング閾値の上昇しやすい心筋リードは,近年ステロイド溶出型のリードによりその欠点が改善されたものの,未だ経静脈リードには及ばない157)-159).また心内の解剖学的な理由から心腔内リードはscrew-inリードなど能動固定リードが使用されることが多い.長期にわたりペースメーカ治療が必要とされる若年者では,能動固定リードは抜去のしやすさという面からもメリットがある.ペーシングモードの選択は未だ議論があるものの160),低心機能の症例ほどAAI,AAIR,DDD,DDDR,VDDなどの生理的ペーシングを用いることによるQOLの改善が期待される(レベルC).
カテーテルアブレーション
先天性心疾患に合併した不整脈に対するカテーテルアブレーションの成績,長期予後,合併症が十分に明らかではない.
遺残病変のない単純先天性心疾患術後では,房室結節回帰頻拍,副伝導路を介する房室回帰頻拍,心房頻拍,通常型心房粗動,特発性心室頻拍に対する適応は,器質的心疾患のない場合と同様である(クラスIからⅡb)150).遺残病変や心機能障害のある場合は,頻拍発作時の血行動態,突然死のリスク等を考慮して適応を個々に検討する.
術後の心房内マクロリエントリー性頻拍では,3Dマッピングシステムなどを用いることにより成績は向上しているが,再発率は高いため(レベルC)161)-165),薬物
治療の併用や,遺残病変があればそれに対する外科的治療と同時に外科的不整脈治療も検討する.ファロー四徴術後など,心室切開に起因する心室頻拍に対するアブレーションの有効性の報告は散見されるが,長期成績はまだ明らかでない166).
アブレーション施行にあたっては,個々の症例での検討が必要で,十分な先天性心疾患に対する解剖学的知識,不整脈および心臓電気生理検査の知識が不可欠である.さらに,これらの症例に経験の豊富な施設で行われることが望ましい.
ICD
先天性心疾患の突然死に対する治療法は,循環器の診断と治療に関するガイドライン「不整脈の非薬物治療ガイドライン」150)およびACC/AHA/ HRSガイドライン141)を参照する.主に,心室細動,血行動態の破綻を伴う心室頻拍やそれらに起因すると考えられる失神の既往を認め,薬物やカテーテルアブレーションなどの治療が無効ないし不可能な症例が植込みの適応となる(表6,レベルC).対象となる症例数や症例の多様性から大規模前向き比較試験を行うことは困難で,一次予防としての適応基準はまだ確立したものはない.各施設の基準により一次予防として施行される症例も増加し,効果と安全性の報告が集積されてきている167),172)-175).それらの解析からファロー四徴では短絡術の既往,誘発される心室頻拍,180ms以上のQRS幅,心室切開,非持続性心室頻拍,12mmHg以上の左室拡張末期圧など,複数のリスクファクターをスコアリングすることで,リスクの高い患者を選別しうる可能性が示された176).
ICD植込み時に体格やアクセスの問題から心外ないし皮下に寿命の短いパッチやリードを植込まなければならない場合がある177).また植込み後,成長に伴うリードトラブルが多いこと,未だ少なくはない不適切作動,精神的に不安が強いことも,今後解決すべき課題である168),169).
生活管理
運動制限
運動制限は,不整脈のタイプだけではなく,原疾患である先天性心疾患の重症度にも大きく左右される.突然死が問題となるファロー四徴や完全大血管転位では,運動で誘発ないし増加する心室性不整脈に対しては詳細な評価の上,治療方法と運動制限を検討する必要がある.(詳細は,先天性心疾患術後と運動の項及び心疾患患者の学校,職域,スポーツにおける運動許容条件に関するガイドラインを参照178).
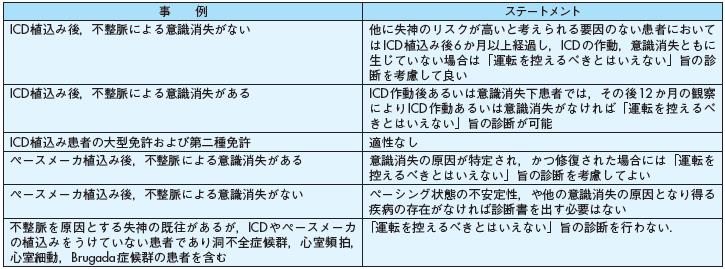
運転免許
心疾患患者には運動制限があり,自動車の運転が必要なことが少なくない.いっぽう,不整脈,特にAdams Stokes発作を起こす可能性がある場合は,自動車事故を起こす危険性があり免許証の交付には,条件が設けられている.心疾患患者で,失神の既往あるいは医師から運転を控えるようにとの助言がある場合に,運転免許証を申請するには,医師の診断書が必要である.不整脈,意識消失発作の既往の場合の運転免許証取得に関する基準には,日本循環器学会,日本胸部外科学会,日本心臓ペーシング・不整脈学会により「不整脈に起因する失神例の運転免許取得に関する診断書作成と適正検査施行の合同検討委員会ステートメント」が公表されている179),180)(表7).
術後不整脈患者の妊娠出産の管理
先天性心疾患修復術後,不整脈合併の場合の妊娠出産管理に関しては,循環器の診断と治療に関するガイドライン「心疾患患者の妊娠・出産の適応,管理に関するガイドライン」を参照181).
頻拍性不整脈
頻拍型不整脈の発生には,基質(substrate),刺激(trigger),誘因(modulating factor)の3要因が関与する.先天性心疾患修復術後は,心筋切開線がリエントリー回路や伝導遅延部位を形成する基質となり,心室中隔欠損遺残,肺動脈狭窄遺残などの遺残病変による持続的な心負荷は,基質であるとともに誘因の一つである.さらに,上室あるいは心室期外収縮が刺激となり頻拍が出現する.したがって,体心室性右室などの解剖学的異常や,術後遺残病変或いは続発病変を伴う先天性心疾患修復術後は,頻拍性不整脈を生じることが少なくない113).上室頻拍は,最も合併頻度が高く,心不全が発症,悪化したり,全身血栓塞栓などを生じたりすることがある.さらに,血行動態に大きな異常を伴う病態(心房負荷及び心機能低下など)では,心室頻拍と同様に突然死の危険を伴うことがある(レベルC)115).心室頻拍は,血行動態異常を伴う場合に合併しやすく,突然死の大きな原因の一つである.妊娠中には,妊娠に伴う容積負荷,自律神経系異常などにより頻拍性不整脈が生じることがあり,心不全,胎盤血流不全,流産などを起こしやすい.
発作性上室頻拍
WPW症候群はエプスタイン病に合併しやすく,房室回帰頻拍や偽性心室頻拍の原因となる116),117).修正大血管転位は10%前後にエプスタイン病を合併し,WPW症候群,発作性上室頻拍が一般よりも高頻度にみられる(レベルC)118).
心房粗動,心房内リエントリー性頻拍
心房の容量負荷ないし圧負荷が長期間持続している場合に発症しやすく,三尖弁輪を旋回路とする心房粗動が多い.心房切開線や瘢痕組織が基質となり,心房負荷が心筋を傷害することにより,様々なタイプの心房内リエントリー性頻拍が引き起こされる119).心房切開線やパッチ周囲を旋回したり, 瘢痕組織間で形成される
channel(峡部)を回路にすることがある.また,心筋傷害による低電位,伝導緩徐部位も回路形成に関与する.長期の右房負荷を認める心房中隔欠損120),ファロー四徴121),122), エプスタイン病118)などの術後,Fontan術後123),124),心外導管術後125)によく認められるが,複雑な心房切開線を必要とする完全大血管転位心房位血流転換術(Mustard・Senning術後)126)にも認められる(レベルC).房室弁逆流遺残(僧帽弁閉鎖不全,三尖弁閉鎖不全等)による心房負荷,肺動脈狭窄遺残による右室肥大残存,心不全合併に伴う右室拡張末期圧上昇例などでは,原疾患にかかわらず発症することがある(レベルC)127).
心房細動
心房細動は,心房/肺静脈負荷による心房筋/肺静脈の障害により生じやすいため,心房粗動を生じる病態を伴う場合は,加齢とともに発症しやすい.特に,40歳
以降に修復術を行った心房中隔欠損では,術後も認められ,心機能低下,脳梗塞などの重大な合併症を引き起こすことがある( レベルC)120).心房中隔欠損は,肺静脈拡張を認めるため,右房メイズ術では不十分で,肺静脈隔離,左房メイズ術も行うことが多い(クラスⅡb,レベルC)128).右房心筋の障害が原因となるエプスタイン病,Fontan術後では右房メイズ術を行う(クラスⅡb,レベルC).
心室頻拍
ファロー四徴術後では,心室切開線や心室中隔パッチ縫合部が基質,肺動脈弁逆流による容量負荷あるいは遺残肺動脈狭窄による圧負荷が誘因となり心室頻拍が出現することがある(レベルC)122),129),130).単心室,体心室機能低下を伴う完全大血管転位心房位血流変換術後,修正大血管転位術後にも生じることがある.発作時心拍数が高度で,Adams-Stokes発作を伴う場合あるいは心機能低下合併例では,突然死に至ることがある(レベルC)114).
徐脈性不整脈(伝導障害)
修正大血管転位は,修復術後も経年的に房室ブロックが進行し,高度/完全房室ブロックとなり突然死を起こすことがある.また,心房負荷疾患では,遠隔期に洞
機能不全を伴うことがある(レベルC)131).これら徐脈性不整脈は,手術による合併症,続発症として認められる場合もある.
洞機能不全
手術侵襲に起因することが少なくない.手術方法自体が洞結節に傷害を与える場合,洞結節動脈を損傷する場合,上大静脈へのカニュレーションが原因となる場合がある(レベルC)132).特に,完全大血管転位心房位血流転換術後では経年的に増加し高頻度にみられるが,総肺静脈還流異常,心房中隔欠損,ファロー四徴などでも認められることがある133).また,長期に心房負荷が継続する疾患ないし病態(Fontan術後など)では,洞結節を含めた心房筋の広範な障害が生じて洞機能不全が起きる場合がある123).多脾症では,疾患そのものの自然歴として経年的に増加する.
房室ブロック
心室中隔欠損を伴う先天性心疾患の心内修復術の際,房室結節ないしヒス束を損傷することにより房室ブロックが発生することがある132).ヒス束の経路が長い修正大血管転位118)や多脾症134)では,術後も房室ブロックが高頻度に認められる.術後房室ブロックが遷延する場合は,突然死することが少なくない132).高度ないし完全房室ブロックは心臓手術直後だけではなく遠隔期にも発症することがある.束枝ブロック残存例ではペースメーカが検討されるが,正常房室伝導に回復した例でもホルターなどによる定期的な管理は必要である135),136).
修復術後不整脈の診断,管理,治療の必要性
成人先天性心疾患診療施設の救急外来や入院の原因のうち,不整脈は最も高頻度に認められる(レベルC)112).また,成人先天性心疾患の主要死因は突然死,心不全と再手術だが,中でも突然死は最も頻度が高く全心臓死のほぼ1/3を占め114),137)-139),突然死の原因は不整脈が大半を占める(レベルC).
不整脈は,洞性頻脈など動悸以外は無症状な場合から,突然死に至るまで,臨床像は多岐にわたる.したがって,動悸,めまい,失神,易疲労感などの不整脈に起因する症状に注意し,病歴聴取,心電図,ホルター,運動負荷検査などを適宜施行し,不整脈の重症度の鑑別を行う必要がある.さらに,心エコー検査などにより,血行動態の把握も重要である.
ホルターは,徐脈の検出とペースメーカ装着の適応決定,頻脈性不整脈の検出にも有用で,不整脈に対する治療方針を立てる上で重要とされる.また,心拍変動,
QT dispersionを評価することができる.さらに,遅延電位の検出やT wave alternansの評価もできるようになった.しかし,ファロー四徴を含む複雑先天性心疾患で
の持続性心室頻拍,不整脈死の予測には有用でないとされている129,130).運動負荷検査は,複雑先天性心疾患における運動時の最大心拍数低値,運動後の心拍数低下遅延などを認め,自律神経機能低下の検出に有用である.不整脈検出に関しても有用と考えられるが,実証されていない.
侵襲的な検査として心臓電気生理検査は,不整脈の診断のみならず,不整脈の予後判定にも有用である可能性が示唆されている140).
術後不整脈の管理治療,侵襲的治療
不整脈,伝導障害に対する治療法には,生活制限,薬物療法,電気的除細動などの内科的非侵襲的治療法と,カテーテルアブレーション,ペースメーカ(抗頻拍を
含む),植込み型除細動器(ICD),手術的不整脈治療など侵襲的治療法があり,発作の停止,予防,心拍コントロールが目標となる113).頻拍性不整脈や有意な伝導障害を伴う先天性心疾患術後は,心機能低下を合併することも多く,抗不整脈薬の使用がかえって病態を悪化させることがある.近年は,カテーテルアブレーションやICDなどの侵襲的治療の発達が著しく,特にカテーテルアブレーションは積極的に行われる.先天性心疾患術後は,有意な血行動態異常,解剖学的異常を伴う場合が少なくない.これらの背景異常を伴う場合は,カテーテルアブレーションのみでは十分ではなく,背景となる病変に対する内科/外科治療も併用する必要がある.不整脈治療のみでは不整脈の再発が多く,原疾患が手術により修復可能な場合は,再手術と不整脈手術を同時に行うか,カテーテルアブレーション後に修復術を行うことが推奨される(クラスⅡb,レベルC)117),132).
ペースメーカ
対象となる不整脈および適応を表4に示す141).術後,回復の見込みのない高度ないし完全房室ブロックや症候性の徐脈性不整脈だけではなく,無症候であっても低心機能の症例,あるいは複雑先天性心疾患に伴い3 秒以上の心停止ないし40拍/分未満の洞機能不全などもペースメーカ治療が推奨されている(表5,クラスⅡ a,レベルC).
ペースメーカ本体,リード線には,様々な機能が追加されている.ペースメーカリードの選択にあたっては,fontan手術後や三尖弁置換術後では,心室への植込みに
は心筋リードのみが可能である.また,修復手術後で心内右左短絡残存症例でも,塞栓症のリスクから心筋リードが選択される(レベルC)156).ペーシング閾値の上昇しやすい心筋リードは,近年ステロイド溶出型のリードによりその欠点が改善されたものの,未だ経静脈リードには及ばない157)-159).また心内の解剖学的な理由から心腔内リードはscrew-inリードなど能動固定リードが使用されることが多い.長期にわたりペースメーカ治療が必要とされる若年者では,能動固定リードは抜去のしやすさという面からもメリットがある.ペーシングモードの選択は未だ議論があるものの160),低心機能の症例ほどAAI,AAIR,DDD,DDDR,VDDなどの生理的ペーシングを用いることによるQOLの改善が期待される(レベルC).
カテーテルアブレーション
先天性心疾患に合併した不整脈に対するカテーテルアブレーションの成績,長期予後,合併症が十分に明らかではない.
遺残病変のない単純先天性心疾患術後では,房室結節回帰頻拍,副伝導路を介する房室回帰頻拍,心房頻拍,通常型心房粗動,特発性心室頻拍に対する適応は,器質的心疾患のない場合と同様である(クラスIからⅡb)150).遺残病変や心機能障害のある場合は,頻拍発作時の血行動態,突然死のリスク等を考慮して適応を個々に検討する.
術後の心房内マクロリエントリー性頻拍では,3Dマッピングシステムなどを用いることにより成績は向上しているが,再発率は高いため(レベルC)161)-165),薬物
治療の併用や,遺残病変があればそれに対する外科的治療と同時に外科的不整脈治療も検討する.ファロー四徴術後など,心室切開に起因する心室頻拍に対するアブレーションの有効性の報告は散見されるが,長期成績はまだ明らかでない166).
アブレーション施行にあたっては,個々の症例での検討が必要で,十分な先天性心疾患に対する解剖学的知識,不整脈および心臓電気生理検査の知識が不可欠である.さらに,これらの症例に経験の豊富な施設で行われることが望ましい.
ICD
先天性心疾患の突然死に対する治療法は,循環器の診断と治療に関するガイドライン「不整脈の非薬物治療ガイドライン」150)およびACC/AHA/ HRSガイドライン141)を参照する.主に,心室細動,血行動態の破綻を伴う心室頻拍やそれらに起因すると考えられる失神の既往を認め,薬物やカテーテルアブレーションなどの治療が無効ないし不可能な症例が植込みの適応となる(表6,レベルC).対象となる症例数や症例の多様性から大規模前向き比較試験を行うことは困難で,一次予防としての適応基準はまだ確立したものはない.各施設の基準により一次予防として施行される症例も増加し,効果と安全性の報告が集積されてきている167),172)-175).それらの解析からファロー四徴では短絡術の既往,誘発される心室頻拍,180ms以上のQRS幅,心室切開,非持続性心室頻拍,12mmHg以上の左室拡張末期圧など,複数のリスクファクターをスコアリングすることで,リスクの高い患者を選別しうる可能性が示された176).
ICD植込み時に体格やアクセスの問題から心外ないし皮下に寿命の短いパッチやリードを植込まなければならない場合がある177).また植込み後,成長に伴うリードトラブルが多いこと,未だ少なくはない不適切作動,精神的に不安が強いことも,今後解決すべき課題である168),169).
生活管理
運動制限
運動制限は,不整脈のタイプだけではなく,原疾患である先天性心疾患の重症度にも大きく左右される.突然死が問題となるファロー四徴や完全大血管転位では,運動で誘発ないし増加する心室性不整脈に対しては詳細な評価の上,治療方法と運動制限を検討する必要がある.(詳細は,先天性心疾患術後と運動の項及び心疾患患者の学校,職域,スポーツにおける運動許容条件に関するガイドラインを参照178).
運転免許
心疾患患者には運動制限があり,自動車の運転が必要なことが少なくない.いっぽう,不整脈,特にAdams Stokes発作を起こす可能性がある場合は,自動車事故を起こす危険性があり免許証の交付には,条件が設けられている.心疾患患者で,失神の既往あるいは医師から運転を控えるようにとの助言がある場合に,運転免許証を申請するには,医師の診断書が必要である.不整脈,意識消失発作の既往の場合の運転免許証取得に関する基準には,日本循環器学会,日本胸部外科学会,日本心臓ペーシング・不整脈学会により「不整脈に起因する失神例の運転免許取得に関する診断書作成と適正検査施行の合同検討委員会ステートメント」が公表されている179),180)(表7).
術後不整脈患者の妊娠出産の管理
先天性心疾患修復術後,不整脈合併の場合の妊娠出産管理に関しては,循環器の診断と治療に関するガイドライン「心疾患患者の妊娠・出産の適応,管理に関するガイドライン」を参照181).
表4 先天性心疾患患者に対するペースメーカ治療の適応
(ACC/AHA/NASPE Practical guideline 91)より先天性心疾患の項を抜粋)
(ACC/AHA/NASPE Practical guideline 91)より先天性心疾患の項を抜粋)
表5 先天性心疾患患者に対するペースメーカ治療の適応141),150)
表6 先天性心疾患患者に対するICD 治療の適応141),150)
表7 不整脈に起因する失神例の運転免許取得に関する診断書作成と適正検査施行の合同検討委員会ステートメントの要約(レベルC)
(文献52)
Ⅰ 総論 >
4 不整脈


先天性心疾患術後遠隔期の管理・侵襲的治療に関するガイドライン
(2012年改訂版)
Guidelines for Management and Re-interventional Therapy in Patients with Congenital Heart Disease Long-term after Initial Repair(JCS2012)
(2012年改訂版)
Guidelines for Management and Re-interventional Therapy in Patients with Congenital Heart Disease Long-term after Initial Repair(JCS2012)